Verkalken die Herzkranzgefäße (Koronargefäße), so kann das Herz nicht mehr ausreichend mit Blut und Nährstoffen versorgt werden. Oft bilden sich an diesen Engstellen nach einiger Zeit Blutgerinnsel. Dies führt im schlimmsten Fall zu einem Herzinfarkt, da es keine alternativen Umgehungskreisläufe gibt, die die Versorgung des Herzens im Ernstfall übernehmen könnten.
Jahrelang war ein Bypass die einzige Möglichkeit, dem Herzen bei einem drohenden Herzinfarkt dennoch genügend Blut zuzuführen. Bei der recht aufwendigen Bypass-Operation erhält der Patient ein Verbindungsstück aus eigenen oder fremden Adern, das die Engstelle überbrückt.
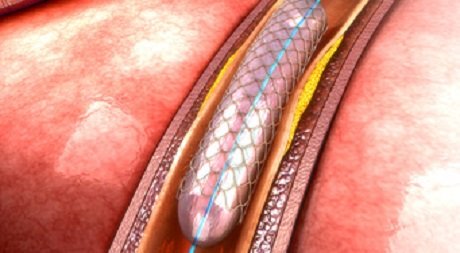
Seit den 1990er Jahren gibt es nun eine weitere Methode, Risikopatienten bereits im Vorfeld zu schützen: Mithilfe von so genannten Stents werden die Blutgefäße langfristig aufgedehnt, um so den Verschluss zu verhindern.
Dazu führt der Arzt über eine Zentral-Vene einen Ballon-Katheter ein, bis er die Engstelle erreicht hat. Nun wird der Ballon mit Kochsalzlösung aufgepumpt, wodurch sich der Engpass weitet.
Hinter dem Ballon befindet sich der Stent, der im zweiten Arbeitsschritt in der Engstelle inseriert wird. Ein solcher Stent ist ein kleines Gittergerüst aus Metall oder Kunststoff, das dann an der betroffenen Verengung verbleibt und das Herzkranzgefäß erweitert. Um den Engpass sichtbar zu machen und den Stent an die korrekte Stelle zu setzen, überprüfen die Kardiologen den Eingriff mithilfe eines Röntgenbildes.
Da die feinen Drahtgeflechte mittels eines dünnen Schlauches (Katheter) von der Leiste aus bis in die Herzregion verschoben werden können, wofür lediglich ein kleiner Schnitt nötig ist, ziehen viele Mediziner heute diese schonende Methode der Bypass-Operation vor. Denn während bei der Bypass-Legung eine Vollnarkose und die Öffnung des Brustkorbes nötig sind, können die Patienten das Einführen der Stents sogar bei vollem Bewusstsein miterleben. Hierdurch ergeben sich also während des Eingriffs wesentlich weniger Komplikationen.
Komplikationen
Doch während das Einsetzen der Stents meist problemlos erfolgt, kann es in den nachfolgenden Monaten und Jahren zu Schwierigkeiten mit den winzigen Drahtgeflechten kommen. Das Metallgerüst regt die Zellen zum Wuchern an, wodurch die Gefäßwände die Stens mit der Zeit umwachsen.
Kommt es dabei zu einer sehr starken Neubildung von Zellen (Restenose), verengen die Herzkranzgefäße so stark, dass in etwa 20 bis 30 Prozent der Fälle eine weitere Stent-Operation innerhalb der nächsten sechs Monate folgen muss. Bei Risikopatienten, etwa Diabetikern, ist der Anteil der Zuwucherungen sogar wesentlich höher (1)
In der Zeit, in der noch keine neue Zellschicht das Drahtgeflecht umschlossen hat, besteht erhöhte Thrombosegefahr. Aus diesem Grund müssen die Patienten Mittel einnehmen, die die Blutgerinnung verhindern. Dies kann, vor allem bei größeren Verletzungen und Not-Operationen, zu einem ernsten Problem werden, wenn die Patienten hierdurch viel Blut verlieren.
Neben diesen Langzeitnebenwirkungen treten akute Zwischenfälle in 7,6 % aller Interventionen auf (2), nach anderen Untersuchungen bei mindestens 5 % der Patienten (3). Die Zahlen schwanken je nach Studien-Design, weisen aber tendenziell in die gleiche Richtung. Kritiker der Methode in den USA monieren zudem, dass das Verfahren viel zu oft angewendet wird.
Denn die Insertion eines Stents ist eine lukrative Einnahmequelle. Die Zahl der medizinisch überflüssigen Interventionen soll in den USA sogar in Tausende gehen (4).
Dr. Edward Hannan von der Universität Albany ist der Meinung, dass 36 % der Stent-Eingriffe nicht erforderlich sind. Die American Heart Association (AHA) empfiehlt die Intervention nur, wenn der Patient unter starken Schmerzen sowie Leistungsabfall leidet und ein Herzinfarkt unmittelbar bevorsteht.
Beschichte Stents oder Unbeschichtete?
Das Problem der Medikamente gegen Blutgerinnung hat sich durch die neue Generation der Stents noch verstärkt.
Diese sind mit Arzneistoffen beschichtet, die als Zellgifte (zum Beispiel Sirolimus oder Paclitaxel) wirken und so eine Überwucherung des Gewebes verhindern. Auf diese Weise minimieren sie die Restenose-Rate auf nur noch zehn Prozent.
Da allerdings hierdurch auch die gewünschte Umwachsung des Zellgewebes verlangsamt wird, verlängert sich die Zeit, in der das Drahtgeflecht frei liegt – und damit die Zeit des erhöhten Thromboserisikos. Eine Vergleichsstudie an 746 Probanden stellte beispielsweise fest, dass in der Zeit bis zu eineinhalb Jahre nach dem Eingriff 4,9 Prozent der Patienten an Herzinfarkten und Herztod sterben, was sich in den meisten Fällen auf ein Blutgerinnsel zurückführen lässt; zum Vergleich: Bei den unbeschichteten Stents sind es nur 1,3 Prozent. (5)
Das bedeutet, die Patienten sind bei den beschichteten Stents (DES = Drug Eluting Stents) noch länger auf die gerinnungshemmenden Mittel angewiesen, normalerweise mindestens ein halbes Jahr lang, teilweise sind aber auch vierundzwanzig Monate und mehr nötig.
Wer bei der Einnahme nachlässig ist, nimmt ein erhöhtes Thromboserisiko in Kauf. Gleiches gilt aber auch, wenn wegen einer bevorstehenden Operation die Medikamente kurzzeitig abgesetzt werden müssen. Fachleute fordern daher nicht nur eine bessere Gefahrenaufklärung der Patienten, sondern auch eine enge Zusammenarbeit und Nachbetreuung zwischen Kardiologen, Hausärzten und Chirurgen.
Galten anfänglich die beschichteten Stens als sinnvolle Alternative für alle Patienten mit Gefäßverengungen, so gehen die Mediziner heute dazu über, einigen Risikogruppen wieder die unbeschichteten Drahtgeflechte einzusetzen.
Dies ist beispielsweise der Fall, wenn bei den betroffenen Personen in den folgenden Monaten Operationen abzusehen sind, aber auch bei einem allgemeinen Thromboserisiko.
Außerdem sind die unbeschichteten Modelle (und die damit verbundene erhöhte Restenose-Gefahr) auch dann besser geeignet, wenn die Patienten ohnehin schon viele, teils sehr unterschiedliche Medikamente einnehmen müssen (Risiko der Wechselwirkungen), ihre Herzkranzgefäße gleich mehrere Verengungen aufweisen oder die Verstopfungen an komplizierten Stellen liegen, an denen die Neubildung der Gewebeschicht ohnehin länger dauert.
18% Komplikationen zu 13%
Während die Mediziner sowohl beschichtete als auch herkömmliche Stents trotz der möglichen langfristigen Risiken als Methode der Wahl anpreisen, kommt eine weltweite Studie an mehr als 3.000 Patienten zu einem ganz anderen Ergebnis: Während es nämlich bei den Stent-Patienten innerhalb eines Jahres nach der Operation in ungefähr 18 Prozent der Fälle zu Komplikationen kommt, müssen nur zwölf Prozent der Bypass-Patienten mit Schwierigkeiten rechnen. (6)
Sind Stents nur ein Placebo?
Es ist ganz klar, dass ein erweitertes Koronargefäß den Blutstrom verbessert. Unklar ist hingegen, warum in Placebo kontrollierten Studien praktisch keine Wirkung nachgewiesen werden konnte. Dies belegt die Forschungsarbeit von Dr. Rasha Al-Lamee und seinem Team.
Die Wissenschaftler untersuchten 200 Patienten, die in zwei Gruppen geteilt wurden. Die erste erhielt eine Koronrangioplastie, die zweite nur eine perkutane Intervention (PCI) mit einem Angiogramm, das der Patient mit verfolgen konnte.
Dieser Placebo-Gruppe wurden der Eingriff also nur vorgetäuscht. Bei der Untersuchung beider Patienten-Gruppen nach 6 Wochen zeigte sich kein Unterschied zwischen Placebo und Verum. Kriterium waren Belastungstests, die in beiden Gruppen deutliche Verbesserungen zeigten (7).
Fazit
Jeder Betroffene sollte also genau die Risiken abwägen, bevor er sich vorschnell von seinem Arzt zu einem der Eingriffe überreden lässt. Nach neueren Untersuchungen ist ein Stent nur in sehr schweren Fällen überhaupt sinnvoll.
Alternativ zur voreiligen Stent-Insertion empfehlen viele Ärzte heute nicht-invasive, komplementäre Verfahren wie die externe Gegenpulsation (ECP). Beinmanschetten üben rhythmisch gepulsten Druck während der Diastole (Erholungsphase der Herzaktion) auf. Das Verfahren unterstützt die Bildung neuer Herzkranzgefäße.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter “Unabhängig. Natürlich. Klare Kante.” dazu an:
Quellen:
- (1) vgl. beispielsweise Moreno R. et al.: Coronary stenting versus balloon angioplasty in small vessels: a meta-analysis from 11 randomized studies; J Am Coll Cardiol; 2004; 43(11); S. 1964-1972 oder Süselbeck T. et al.: Role of vessel size as a predictor for the occurrence of in-stent restenosis in patients with diabetes mellitus; Am J Cardiol. 2001; 88(3); 243-247).
- (2) Wolfe, M., W et. al., Length of Hospital Stay and Complications After Percutaneous Transluminal Coronary Angioplasty, Circulation, published August 1, 1995
- (3) Saniel, L. K. et.al, Coronary Balloon Angioplasty and Stents (Percutaneous Coronary Intervention, PCI), MedicineNet.com, 11/3/2015
- (4) Allan, M., To Stent Or Not To Stent, That Is In Question, ProPublica, 08.08.2012
- (5) Pfisterer M. et al.: Late clinical events after clopidogrel discontinuation may limit the benefit of drug-eluting stents: an observational study of drug-eluting versus bare-metal stents; J Am Coll Cardiol; 2006; 48(12); S. 2584-2591).
- (6) vgl. Ong A. T. et al.: The SYNergy between percutaneous coronary intervention with TAWolfe, M. W. et. al., Length of Hospital Stay and Complications After PeXus and cardiac surgery (SYNTAX) study: design, rationale, and run-in phase; Am Heart J; 2006; 151(6); S. 1194-1204.
- (7) Wise, J. et. al., Heart stents for stable angina show no benefit over placebo, study find, British Medical Journals, Published 02 November 2017
Bildquellen: fotolia.com – 7activestudio
Dieser Beitrag wurde am 24.9.2017 veröffentlicht um am 28.12.2017 aktualisiert.