Die Craniomandibuläre Dysfunktion (CMD) ist eine Störung des Kau-Apparates (Cranium, lat.: Schädel, Mandibula, lat.: Kiefer, dys, gr.: Vorsilbe für „schlecht“, „mies“).
Für die CMD kursieren eine Reihe weiterer Begriffe. Aus dem englischen Sprachraum wurde der Terminus „Temporo-Mandibular-Joint-Disease“ eingedeutscht übernommen (Temporomandibuläre Störung, TMS, Tempus, lat.: Schläfe). Daneben bezeichnen Ärzte die CMD auch als „Myoarthropathie des Kausystmes“ (Myos, gr.: Muskel, Arthros, gr.: Gelenk, Pathos, gr.: Schmerz). Manchmal wird die CMD auch noch in der veralteten Form „Costen-Syndrom“ genannt, nach dem US-amerikanischen Arzt James Bray Costen.
Die verwirrende Vielzahl von Bezeichnungen deutet schon darauf hin, dass es sich um einen Symptom-Komplex handelt, dessen Ursache oft schwierig zu benennen ist. Erschwerend kommt hinzu, dass mehrere Faktoren zusammenwirken und sich gegenseitig beeinflussen.
Die Ursachenkette der CMD ist immer von einem typischen Merkmal begleitet: Die Fehlbelastung der Kiefergelenke. Deren zu starke und ungleichmäßige Beanspruchung kann ihrerseits anderen Tatbeständen zu Grunde liegen. So kann eine Wirbelsäulenverkrümmung mit den resultierenden Verspannungen in die Muskulatur der craniomandibulären Region ausstrahlen.
Fehlstellungen der Zähne sind ein weiterer Grund für asymmetrische Kaubewegungen, die eine degenerative Veränderung der Kiefergelenke zeitigen. Oft ist ein „Bruxismus“ genanntes Phänomen die Ursache: Das ständige feste Aufeinanderpressen und Knirschen der Zähne, das bei manchen Menschen nachts unbewusst auftritt. Hier sind es psychische Probleme wie Angststörungen, eine Posttraumaitische Belastungsstörung (PTSD: Posttraumatic Stress Disorder) oder Depressionen, die letztlich auch zur CMD führen.
Im frühen Stadium der Craniomandibulären Dysfunktion stellt sich der Patient beim Arzt mit Schmerzen der Kaumuskulatur vor und klagt über Schluckbeschwerden. Die heftigen Schmerzen strahlen oft in den gesamten Kopf aus. Es kann zu Ohrenschmerzen kommen, die mit Tinnitus (Ohrgeräusche, meistens ein Pfeifen) einher gehen.
Auch in die Schulter, die Halswirbelsäule und in den Rücken können sich die Schmerzen ausbreiten. Daneben reagieren die Augen überempfindlich gegen Licht und der Patient fühlt sich schnell geblendet. Die Beschwerden reichen manchmal bis zu Magen-Darm-Problemen und zur Wahrnehmung eines „brennenden“ Mundes, besonders der Zunge.
Im weiteren Verlauf der CMD treten dann Schmerzen in den Kiefergelenken auf (Arthralgie), weil eine Gelenkentzündung (Arthritis) entstanden ist. Ohne Behandlung folgt darauf eine degenerative Verformung des Kiefergelenkes (Arthrose). Der Patient nimmt dies als „Knacken“ wahr, weil das Gelenk über eine Unebenheit springen muss.
Der Abrieb der knorpeligen Gelenkscheibe führt zu knirschenden Reibegeräuschen. Oft kann der Arzt auch feststellen, dass der Mund nicht mehr vollständig geöffnet werden kann.
Die Diagnose der CMD beginnt mit dem Arztgespräch, bei dem eine Anamnese (Krankengeschichte) erstellt wird. Der Mediziner erfährt wichtige Informationen über den Krankheitsverlauf, Symptome wie Schmerzen und auch psychologische Hintergründe.
Danach erfolgt die Palpation (Abtastung) der Kiefergelenke und deren Muskulatur. So können Muskelverhärtungen festgestellt werden. Mit der Auskultation (Abhorchen) registriert der Arzt Geräusche im Kiefergelenk und er misst, ob sein Patient den Mund noch physiologisch normgerecht öffnen kann.
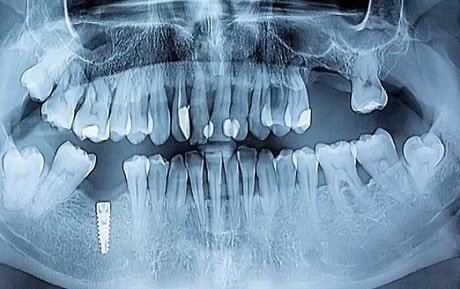
Mit der Instrumentellen Funktionsanalyse steht dem Kieferorthopäden eine apparative Diagnostik zur Beschaffenheit des Mund- und Kieferbereiches zur Verfügung. Ergänzend kommen bildgebende Verfahren zum Einsatz. Zunächst wird der Arzt dazu eine Panorama-Röntgenaufnahme des Kiefer anfertigen. Genauere Ergebnisse können die Computer-Tomographie (CT) und die Kernspin-Tomographie liefern.
Differenzialdiagnostisch muss die Craniomandibuläre Dysfunktion von Krankheiten mit ähnlicher Symptomatik unterschieden werden. Der Blick auf diese Beschwerden bedeutet auch ein Hinweis darauf, mit welchen Fehl-Diagnosen CMD-Patienten rechnen müssen. Dies soll allerdings nicht heißen, dass falsche Diagnosen an der Tagesordnung sind.
Zunächst müssen lebensbedrohliche maligne Tumore (Krebs) ausgeschlossen werden. Diese kann der Arzt anhand eines CTs sehen, auch Frakturen im Kopfbereich sind auf den Aufnahmen sichtbar. Entzündungsherde an den Zähnen stellt der Zahnarzt fest und Nasennebenhöhlenentzündungen der Hals-Nasen-Ohrenarzt.
Die Trigeminusneuralgie (Trigeminus: Gesichtsnerv) ist von heftigen Schmerzen im Gesicht begleitet und wird manchmal irrtümlich als CMD diagnostiziert. Zutreffend ist dies auch für das Syndrom des Atypischen Gesichtsschmerzes.
Beide Krankheiten sind idiopathisch, das heißt, ihre Ursache ist unbekannt. Migräne und Cluster-Kopfschmerzen werden auch manchmal fälschlicherweise der CMD zugeordnet. Dasselbe gilt für Symptome einer Multiplen Sklerose (MS).
Die Therapie setzt zunächst bei den Zahn-Problemen an. Hier muss angemerkt werden, dass Zahnfehlstellungen nicht nur Ursache, sondern auch eine Folge einer CMD mit anderen Ursachen sein kann.
Der Zahnarzt und der Kieferorthopäde können eine Fehlstellung der Zähne korrigieren. Im Rahmen dieser „Okklusalen Rehabilitation“ überkronten die Mediziner früher diejenigen Zähne, die beim Kieferschluss keinen oder nur unvollständigen Kontakt zum „Partner“ hatten.
Heute hat sich eine minimalinvasive Behandlung durch Repositions-Onlays (Auch „Okklusions-Veneers“ genannt) eingebürgert. Beim Anbringen der dünnwandigen Kappen ist eine umfangreiche Beseitigung von Zahnsubstanz nicht erforderlich. Eine andere effektive und auch sehr schonende Methode ist das Tragen einer flexiblen Aufbissschiene.
Diese Zahn-Orthesen sind aus Weichplastik gefertigt und im Bereich der Backenzähne mit Wasserkissen ausgestattet. So verteilt sich der Druck beim Zubeißen gleichmäßig und die Zähne nehmen langfristig ihre korrekte Stellung ein. Diese „Aqualizer“ müssen nicht individuell nach einem Gebissabdruck hergestellt werden.
Die Aufbissschienen für Bruxismus-Patienten hingegen fertig der Zahn-Techniker nach einem Abdruck an. Diese sind meistens aus Hartplastik hergestellt und werden nur nachts getragen. Auch Zahnlücken, die nicht durch Prothesen aufgefüllt sind, führen zur ungenügenden Okklusion.
Der Patient kann sich für Implantate entscheiden oder aber für Teilprothesen, die einen passgenaue Aufbiss sicherstellen. Selbstverständlich müssen auch schon vorhandene, ungenügende Teilprothesen korrigiert oder ersetzt werden.
Physiotherapeutische Maßnahmen wie Dehnübungen kommen bei der Craniomandibulären Dysfunktion wie bei anderen orthopädischen Störungen der Gelenke, Muskeln und Sehnen ebenfalls zum Einsatz. Angezeigt sind hier auch thermische Behandlungen mit Wärme und Kälte.
Die Patienten bedürfen auch einer symptomorientierten Schmerz-Therapie. Die langfristige Gabe von Analgetika (Schmerzmittel) ist zwar kritisch zu beurteilen, im hochakuten Stadium der Craniomandibulären Dysfunktion allerdings angezeigt. Eine Alternative zu Analgetika ist die Akupunktur. Von diesem Verfahren der Traditionellen Chinesischen Medizin (TCM) abgeleitet ist die Trigger-Punkt-Therapie (TPT).
Dabei arbeiten Ärzte und Heilpraktiker überwiegend mit Akupressur, doch werden auch Lokalanästhetika injiziert. Zur TPT zählt heute auch die Extrakorporale Stoßwellen-Therapie (ESWT). Das Verfahren beruht auf gebündelten Schallwellen, die tief in die betroffenen Areale eindringen.
Die Wirkung des elektrischen Stroms auf Nerven und Schmerz-Rezeptoren nutzen Ärzte mit der Transkutanen Elektrischen Nerven-Stimulation (TENS). Über Hautelektroden wird ein Wechselstrom mittlerer Stärke mit einer Frequenz von 2 – 200 Hz (Hertz: Schwingung pro Sekunde) in die betroffene Region gepulst. Der Effekt soll darauf beruhen, dass die Reizweiterleitung im Rückenmark unterdrückt wird.
Die Geräte sind tragbar und der Patient kann die Elektroden nach einer Einweisung selbst applizieren. Ein weiterer alternativer Ansatz ist das Biofeedback, dem Mediziner ebenfalls Erfolge in der Behandlung der CMD zuschreiben.
Bei diesem Verfahren werden körpereigene, sonst nicht wahrnehmbare Signale, in Schall oder visuelle Reize umgewandelt, also an den Körper zurückgespielt. Mit dieser Methode aus der Psychosomatik soll der Patient die Eigen-Kontrolle unbewusster Vorgänge im Körper lernen.
Schlaffördernde Medikamente und muskelentspannende Präparate verschreiben Ärzte bei CMD nur kurzfristig, denn viele dieser Pharmaka bergen ein erhebliches Sucht-Potential.
Im Rahmen psychotherapeutischer Maßnahmen kommt auch eine Medikation mit Antidepressiva in Frage. Hier ist gegebenenfalls eine dauernde Einnahme erforderlich, um die Ursachen eines psychogenen Bruxismus zu behandeln.
Ist ein Stress-Syndrom der auslösende Faktor, kann Autogenes Training helfen. Auch die Progressive Muskelentspannung nach Jacobsen zeitigt gute Erfolge. Solche Maßnahmen sind oft eingebettet im Gesamt-Konzept einer Verhaltens-Therapie, die heute eher angewendet wird als die tiefenpsychologische Ansätze der Psychoanalyse.
Heute gehen Mediziner davon aus, dass die Genesung von einer Krankheit auch davon abhängt, inwieweit ein Patient über sein Leiden Bescheid weiß. Besonders bei psychosomatisch bedingten oder mit bedingten Syndromen wie der CMD ist daher die Aufklärung im Arzt-Patienten-Gespräch von entscheidender Bedeutung („Psychoedukation“).
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter “Unabhängig. Natürlich. Klare Kante.” dazu an:
Beitragsbild: 123rf.com – bymandesigns
Dieser Beitrag wurde letztmalig am 30.07.2015 aktualisiert.